癲癇持續態(status epilepticus,SE)是指癲癇持續發作30 min以上,或頻繁發作(間期中樞神經系統功能未恢復到基線水平),同時伴有腦電圖的癲癇樣放電。癲癇性眼震(epileptic nystagmus,EN)1954年首次被報道,表現為發作性快速、反復、節律性的眼球運動,并且由癲癇樣放電引起。以EN為主要表現的SE極為罕見,國內外報道較少。本文報道3例此類患者,以期為臨床醫師更好地診治本病提供參考。
一、資料與方法
(一)對象
回顧性分析北京世紀壇醫院功能神經外科自2008至2010年收治的3例EN患者。
(二)研究方法
總結3例患者的臨床資料,包括病史、既往史、發作時癥狀及治療后結果。
(三)輔助檢查
3例患者均行長程視頻腦電圖監測1~2 h,包括蝶骨電極,電極放置根據國際10一20系統,由技術成熟的技術員觀察其發作時的癥狀及發作時意識狀態。
(四)神經影像學檢查
采用GE1.5T磁共振機。常規包括T1WI、T2WI、T2液體衰減反轉恢復(FLAIR)序列,MR/擴散加權成像(DWI)(b值為0~1000),MRI血管造影(MRA)。
(五)經顱多普勒檢查
采用EME2020經顱多普勒儀,住院1周內常規檢查。3例患者均在治療前完成。
二、結果
(一)臨床資料
例1:女,32歲,主訴“發作性右側眼前閃光感伴反應遲鈍8 d”,于2008年2月22日入院。8 d前無誘因出現發作性右側眼前閃光伴視物晃動感及左側后頭部痛,每次持續10~20 S,每隔幾分鐘至幾十分鐘發作1次,清醒睡眠均有發作,家屬發現其反應遲鈍,不愛言語,多臥床。2007年9月曾有相似癥狀,當地醫院懷疑“腦炎”。
既往“妊高癥”。入院體檢:意識朦朧,主動言語少,反應遲鈍,時間空問定向力稍差.近期記憶力減退,雙眼右側視野偏盲,四肢肌力正常,病理征陰性。發作時視頻腦電圖示頭稍偏向右側,雙眼偏向右側伴有快相向右側的水平眼震,持續10~20 S:同步腦電圖示左側枕、后顳導聯高波幅11~13 Hz棘波節律暴發(圖1)。給予卡馬西平0.2 g/次,2次/d治療,1周后發作消失。
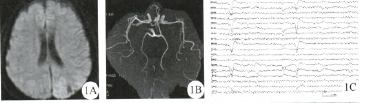
圖1 例1頭顱影像學及腦電圖資料,A:MRI擴散加權成像,B:MRI血管造影,C:發作時腦電圖
例2:男,77歲,主訴“發作性意識不清.雙眼向左側偏斜4 d”,于2010年8月31日入院。患者發作時如果是站立位,身體會向左側轉動,但不會摔倒,持續1 min左右;發作頻繁,每間隔2~10 min發作1次;發作間期意識朦朧,反應遲鈍,定向力差,生活不能自理。
既往史:2009年因“右側顳葉海綿狀血管瘤繼發癲癇”行病灶切除術,術后未規律服用抗癲癇藥。入院體檢:意識朦朧,言語含糊不清,時間、地點、人物定向力欠完整,記憶力、理解力、計算力差,查體配合差,顱神經檢查無異常,四肢肌力正常,病理征陰性。
發作時視頻腦電圖示雙眼和頭逐漸偏向左側,同時伴有快相向左側的粗大水平眼震.約40 S;同步腦電圖示右側枕、后顳導聯高波幅11~13 Hz棘波節律并波及到右側中顳,持續40 S左右(圖2)。給予靜脈地西泮10 mg及口服奧卡西平0.3 g/次,2次/d治療,3 d后發作消失。半年后復查,腦電圖癲癇樣放電消失。
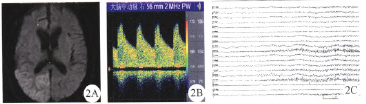
圖2例2頭顱影像學及腦電圖資料,A:DWI,B:經顱多普勒,C發作時腦電圖
例3:男,75歲,主訴“發作性眩暈伴雙眼向左側偏斜,左側肢體強直18 h”,于2010年10月25日入院。發作時意識喪失伴口唇咬傷及尿失禁,持續1~2min后緩解,發作后頭痛、嘔吐,由120急救車送我院急診,途中反復發作10次,靜脈給予地西泮10mg后收入院。2006年診斷為腦梗死,遺留左側肢體偏癱。3年前曾有2次癲癇發作,未堅持服藥。
入院體檢:神志清楚,言語欠流利,反應遲鈍,簡易智力狀態量表評分為17分,左側中樞性面舌癱,左側肢體偏癱,肌力Ⅲ級,左偏身感覺減退。入院后給予卡馬西平0.2 g,2次/d治療,上述發作減少。10月29日發作性眩暈,愣神,持續1~2min;發作頻繁,3~5min 1次;發作間期嗜睡。發作時視頻腦電圖示雙眼向左側偏斜,伴有快相向左的水平眼震:同步腦電圖示右側枕、后顳、頂起源12~14 Iqz棘波節律,很快波及到同側蝶骨電極(圖3)。

圖3例3頭顱影像學及腦電圖資料,A:MRI擴散加權成像,B:MRI血管造影,C:發作時腦電圖
給予靜脈地西泮及卡馬西平0.3g/次,2次/d治療,24 h后發作消失,意識清醒。3例患者臨床資料及治療方案見表1。
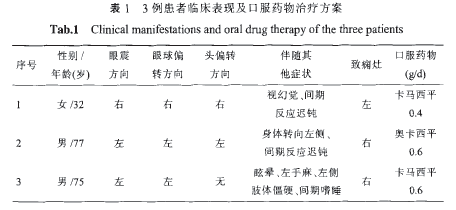
表1 3例患者臨床表現及口服藥物治療方案
(二)經顱多普勒檢查結果
例1:左側大腦中動脈起始段、左頸內動脈終末段血流速度增快,平均流速145 cm/s,收縮峰值212 cm/s。例2:右大腦中動脈血流速度異常增快,平均流速106 cm/s,收縮峰值154crn/s(圖2B)。例3:右頸內顱外段閉塞,右眼動脈反向,右側大腦后血流增快,平均流速121 cm/s,收縮峰值196 cm/s。
(三)神經影像學檢查結果
例1頭顱MRI:左側頂枕葉軟化灶,周邊枕頂葉局部腦皮質腫脹,呈稍長T1稍長T2異常信號,FLAIR高信號,DWI上擴散受限呈高信號;頭顱MRA未見明顯異常(圖1)。鍘2頭顱MRJ:右側顳葉缺如,呈液態信號,右側顳、頂、枕交界處皮質腫脹,腦溝變淺,FLAIR高信號,DWI上擴散受限呈高信號;頭顱MRA未見異常(圖2)。例3頭顱MRI:右側額、頂、顳葉大片狀軟化灶,右側枕葉和顳葉交界局部腦皮質略長T1長T2信號,FLAIR高信號,DWI上擴散受限呈高信號;頭顱MRA:右側頸內閉塞。右大腦中、大腦前動脈重度狹窄,左大腦前閉塞(圖3)。
三、討論
EN是一種少見的癲癇發作,可發生于任何年齡組。其特點為快速、反復雙眼同向的水平性眼震,眼震方向由快相而定,眼震偏向于致癇灶和(或)腦電發作起源的對側,多數病例伴有同向的雙眼球和(或)頭偏斜;少數患者伴有視幻覺、皮質盲、眩暈和眨眼。最常見的發作類型為簡單或復雜部分性發作,很少繼發強直陣攣發作。
(一)臨床特點
本組3例患者均監測到多次發作,其共同特點為每次眼震的出現都伴隨著相同部位棘波節律的出現,眼震消失棘波節律也隨之消失,間期以慢波為主。由此證明眼震是由癲癇引起.給予抗癲癇藥物后發作消失,更加支持EN的診斷。3例患者發作頻繁,發作間期有不同程度的意識障礙,時間空間定向力差,反應遲鈍,腦電圖提示為持續性局灶性癲癇放電。放電常累及同側顳區,而且發作持續24 h以上,符合SE診斷。這種以EN和眼偏斜作為持續狀態突出表現的類型。在臨床中非常罕見,視頻腦電圖監測在診斷中起關鍵性作用。
(二)影像學特征
本組3例患者頭顱MRI上均可見陳舊病灶,分別位于頂枕、顳葉、額頂顳交界處,性質為軟化灶、海綿狀血管瘤病灶切除和腦梗死軟化灶;而和癲癇發作相關的新的異常位于陳舊病灶周圍近枕區.分別位于頂一枕交界、顳一頂一枕交界、枕一顳交界處。這些異常為局部腦皮質腫脹,呈稍長T1稍長T2異常信號,FLAIR高信號,DWI上擴散受限呈高信號。3例患者MR]特點為陳舊病灶病因各不相同.而新的DWI異常基本一致。這種DWI異常最常見于SE患者,推測為血管源性和(或)細胞毒性水腫。它是由持續癲癇樣放電導致的,多數可逆,但也有少數報道是持久性的。
其原因Taiyu和Yan進行了詳細的綜述.認為持續性局灶癲癇樣放電,導致大腦局部的氧和糖代謝增加.相應的大腦血流量也增加,引起局部高灌注,逐漸出現血腦屏障障礙,血管通透性增加,導致血管源性腦水腫,FLAIR高信號,DWI呈高信號,表觀彌散系數(ADC)升高,此期多為可逆;如果發作繼續,興奮性中毒機制介導。導致細胞毒性腦水腫,FLAIR高信號,DWI呈高信號,ADC降低,此期部分神經元壞死和遲發性細胞凋亡,引起皮質萎縮,為不可逆。因此,應盡早診斷和治療。
本組3例患者的DWI異常主要位于陳舊病變周圍。例2因右側顳葉海綿狀血管瘤伴癲癇行病灶切除術,術后發作依然,發作形式未變,發作起源和DWI異常位于陳舊病變周圍的顳頂枕交界處,即真正致癇灶在此處。例3患者如果沒有DWI異常,根據已有的病灶和發作,可能認為額顳頂陳舊病灶為其致癇灶,可是真正的致癇灶卻位于后頭部DWI異常的枕顥交界,腦梗死繼發遲發型癲癇的原因是由于腦卒中后膠質細胞增生修復所導致。因此,致癇灶和陳舊病變雖有關聯但不一定吻合,多種方法相結合才能精確定位,這對癲癇外科很重要。
(三)經顱多普勒特點
經顱多普勒是一種非侵入性方法,有研究發現癲癇發作時致癇區側的血管一過性血流增快,發作消失后2周復查經顱多普勒示雙側大腦中血流對稱正常。本組3例患者在癥狀消失前常規行經顱多普勒檢查,檢測到致癇灶同側的責任血管血流增快,2例為大腦中動脈(例1和例2),頻譜和血流動力指數正常,頭顱MRA未見明顯異常,可以排除血管狹窄:例3為大腦后動脈,可能和其同側頸內動脈閉塞有關。3例患者經顱多普勒檢測的結果并非偶然,說明癲癇發作時局灶腦血流增快是引起高灌注的一個原因,和DWI異常有關。
(四)EN和腦電圖及影像學關系EN似乎和隱源性或癥狀性枕葉及其鄰近區域的癲癇密切相關。本組3例患者EN的方向均偏向于DWI異常和癲癇樣異常放電的對側,部位局限于枕葉及其周圍;DWI異常和發作時癲癇樣放電起源高度一致,它們之間有顯著的相關性。因此,EN和DWI異常可能有定側定位價值,如同時伴有視覺先≥&或眩暈,其定位價值更高。
(五)EN的可能機制
Garcia-Pastor等總結以前文獻,推測EN有2種類型和3個可能區域:(1)皮質眼球掃描區。此區癲癇樣放電引起EN的快相偏向病灶對側,慢相時眼球從不越過中線,這是EN-1型。(2)皮質水平追蹤眼球運動區。癲癇樣放電引起EN的慢相直線性偏向致癇灶同側,慢相經過眼眶中線,偏向對側的快相是由于反射引起,這是EN-2型。(3)皮質optokinetic區。類似EN-1型,此區還可引起眩暈,和腦干前庭神經核受累有關。總之,以EN為主要癥狀的SE,由于其癥狀輕且少見,很容易被忽略,需要提高對其認識,以及其腦電圖和M赳特點,以便及早診斷和治療。