患者女,29歲,間斷性頭暈8個月余,休息后可緩解,伴雙眼視物模糊,無發熱、惡心、嘔吐,頭痛等,近三天頭暈癥狀加重,休息后不能緩解,遂來本院就診,神經系統專科查體:神志清,GCS評分15分,查體合作,自動體位,言語清晰,記憶力、理解力、定向力檢查未見異常。自訴嗅覺無異常。雙眼視力視野正常,雙眼裂等大,眼瞼無下垂,雙眼球向各方向活動正常,雙側瞳孔等大等圓,直徑約3 mm,對光反射存在。四肢肌張力正常,右側肢體肌力5級,左側肢體肌力5級,四肢未見肌肉萎縮及震顫。雙下肢巴氏征陰性。
實驗室檢查未見明顯異常。MRI平掃:右側側腦室三角區可見一大小約51.5 mm×44.8 mm×72.9 mm囊實性占位,邊界較清,T1WI示實性部分呈不均勻略低信號,內可見多發小囊樣低信號區,囊性部分呈低信號,并可見多發線、環樣等信號分隔(圖1A),致右側腦室后角明顯擴大,鄰近右枕頂葉受壓,中線結構左偏,胼胝體部分中斷,病變周圍可見輕度水腫影;T2WI示病灶實性成分呈不均勻稍高信號,內可見多發小囊樣高信號區,囊性部分呈高信號,并可見多發線、環樣等信號分隔(圖1B~D);擴散加權成像(diffusion weighted imaging,DWI)示腫瘤實性部分呈略高信號,囊性部分呈低信號(圖1E),增強掃描病灶實性部分明顯強化,內多發小囊變區無強化,囊性部分囊壁及分隔輕度強化,右側腦室脈絡叢與病灶關系密切并推擠前移、明顯強化(圖1F、G)。
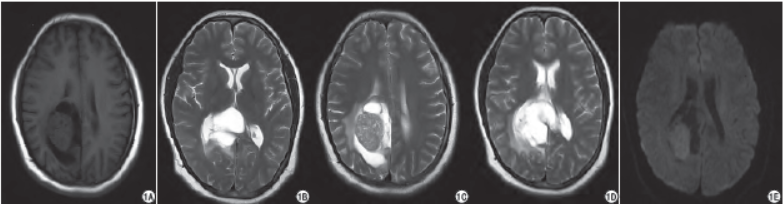
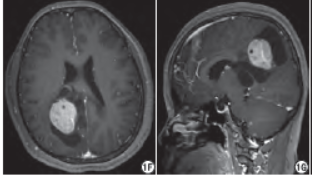
圖1 女,29歲。A:T1WI示右側側腦室三角區可見一囊實性占位,實性部分呈不均勻略低信號,內可見多發小囊樣低信號區,囊性部分呈低信號,并可見多發線、環樣等信號分隔,致右側腦室后角明顯擴大,鄰近右枕頂葉受壓,中線結構左偏,胼胝體部分中斷,病變周圍可見輕度水腫影;B~D:T2WI示病灶實性成分呈不均勻稍高信號,內可見多發小囊樣高信號區,囊性部分呈高信號,并可見多發線、環樣等信號分隔;E:DWI示腫瘤實性部分呈略高信號,囊性部分呈低信號;F、G:增強掃描病灶實性部分明顯強化,內多發小囊變區無強化,囊性部分囊壁及分隔輕度強化,右側腦室脈絡叢與病灶關系密切并推擠前移、明顯強化;
磁共振波譜(magnetic resonance spectroscopy,MRS)示病灶實性部分N-乙酰天門冬氨酸 (N-acetylaspartic acid,NAA)峰缺失,膽堿(choline,Cho)峰升高,并可見肌酸峰(creatine,Cr)(圖1H)。
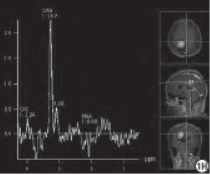
圖1H:MRS示病灶實性部分NAA峰缺失,Cho峰升高,可見肌酸(Creatine,Cr)峰;
術前MRI診斷:右側側腦室三角區囊實性占位,考慮脈絡叢乳頭狀瘤或室管膜瘤。術中所見:腫瘤位于右側腦室三角區,色灰白,形態不規則,質地韌,血管一般,與周圍腦組織界限欠清,分塊切除腫瘤,見腫瘤與脈絡叢聯系密切。病理結果:(側腦室)神經鞘瘤(圖1I)。免疫組化染色:瘤細胞示S-100 (+)、GFAP(-)、EMA (-)、Vimentin (+)、CK廣(-)、CD34 (血管+)、Bcl-2 (-)、h-caldesmon (-)、Desmin (-)、TLE1 (-)、STAT6 (-),ki67陽性細胞數1%~2%。

圖1I:病理圖片示梭形細胞稀疏不均排列,局部可見柵欄狀排列,未見明顯異型性
討論
神經鞘瘤起源于組成神經鞘膜的雪旺氏細胞,占顱內腫瘤的8%,80%位于橋小腦角區,好發于顱神經,以前庭神經(聽神經瘤)和三叉神經(三叉神經鞘瘤)最為常見,其他少見發生部位包括:面神經,后組顱神經及前顱窩底。通常情況下中樞神經系統內神經纖維無雪旺氏細胞包裹,故將發生于腦實質或側腦室的非顱神經主干的神經鞘瘤稱作異位神經鞘瘤,非常罕見,國內外報道經病理證實的原發腦室內神經鞘瘤約為30余例。
查閱文獻,其起源仍不清楚,目前有四種學說:(1)血管周圍脈絡叢的自主神經組織腫瘤轉化;(2)組織損傷后多潛能間充質細胞轉化為雪旺氏細胞;(3)胚胎發育異常時神經嵴細胞的異位碎片向腦室系統的腫瘤轉化;(4)腦內中胚層來源的間質軟腦膜細胞可能轉變為雪旺氏細胞。而本例發生于右側腦室三角區,術中見與脈絡叢聯系密切,多考慮起源于血管周圍脈絡叢的自主神經組織腫瘤轉化。
本例術前誤診,主要原因在于發生于非顱神經主干的神經鞘瘤非常罕見,其影像表現也不具有特異性,所以,對于30歲左右中青年人,發生側腦室內囊實性占位,DWI序列呈等或略高信號,增強后實性部分明顯強化,在診斷中不應完全排除神經鞘瘤的可能。但最終診斷要依據病理,結合特異性免疫組化染色S-100和vimentin強陽性表達,可以明確診斷。